Зміст:
- 0.1 Як зрозуміти, що починається гіпертонія?
- 0.2 Коли починається гіпертонія?
- 0.3 Як почувається людина з гіпертонією?
- 1 Артеріальна гіпертензія
- 1.1 Етіологія [ред. редагувати код ]
- 1.2 Патогенез [ред. редагувати код ]
- 1.3 Класифікація АТ, виміряного за методом Короткова [ред. редагувати код ]
- 1.4 Клінічний перебіг захворювання [ред. редагувати код ]
- 1.5 Діагностика [ред. редагувати код ]
- 1.6 Лікування [ред. редагувати код ]
- 1.6.1 Принципи вибору медикаментозної терапії при артеріальній гіпертензії [ред. редагувати код ]
- 1.6.2 Класифікація антигіпертензивних препаратів [ред. редагувати код ]
- 1.6.3 Бета-адреноблокатори [ред. редагувати код ]
- 1.6.4 Діуретики [ред. редагувати код ]
- 1.6.5 Блокатори кальцієвих каналів (Антагоністи кальцію, АКК) [ред. редагувати код ]
- 1.6.6 Інгібітори АПФ (іАПФ) [ред. редагувати код ]
- 1.6.7 Антагоністи рецепторів ангіотензину II (АРА, БРА, сартани) [ред. редагувати код ]
- 1.6.8 Агоністи імідазолінових рецепторів та агоністи альфа-2-адренорецепторів мозку [ред. редагувати код ]
- 1.6.9 Комбіновані препарати [ред. редагувати код ]
- 1.6.10 Інвазивні методи [ред. редагувати код ]
- 1.6.11 Нейромедіатори, здатні впливати на артеріальний тиск [ред. редагувати код ]
- 1.7 також [ред. | редагувати код ]
- 1.8 Коментарі [ред. редагувати код ]
- 1.9 Примітки [ред. редагувати код ]
- 1.10 Література [ред. редагувати код ]
- 1.11 Посилання [ред. редагувати код ]
- 2 Артеріальна гіпертонія
Гіпертонія – це захворювання, у якому збільшено тиск крові через звуження судин. У здорової людини будь-якого віку цей показник має бути не вищим за 130/85 міліметрів ртутного стовпа. Цифри на тонометрі 140/90 мм протягом тривалого часу вже свідчать про діагноз – артеріальна гіпертензія.19 серп. 2023р.
Як зрозуміти, що починається гіпертонія?
До характерних симптомів патології лікарі відносять головний біль, задишку, біль у грудях і відчутну пульсацію у скронях. Без лікування хронічна гіпертонія може ускладнюватись захворюваннями серця, нирок, головного мозку та інших органів. Артеріальний тиск обумовлено рухом крові судинами.
Коли починається гіпертонія?
Гіпертонія (високий артеріальний тиск) – стан, за якого тиск у кровоносних судинах перевищує нормальні показники (140/90 мм рт. ст. або вище).
Як почувається людина з гіпертонією?
Симптомами підвищеного тиску є головний біль, запаморочення, шум у вухах, прискорене серцебиття та загальна слабкість. Різке запаморочення, хиткість ходи, слабкість або оніміння кінцівок можуть сигналізувати про найважче ускладнення гіпертонії – інсульт.
Сонечко
Лікування та профілактика гіпертонічної хвороби апаратами Сонечко
Артеріальна гіпертензія
Поточна версія сторінки поки що не перевірялася досвідченими учасниками і може значно відрізнятись від версії, перевіреної 7 лютого 2021 року; перевірки вимагають 58 поправок.
Поточна версія сторінки поки що не перевірялася досвідченими учасниками і може значно відрізнятись від версії, перевіреної 7 лютого 2021 року; перевірки вимагають 58 поправок.
| Артеріальна гіпертензія | |
|---|---|
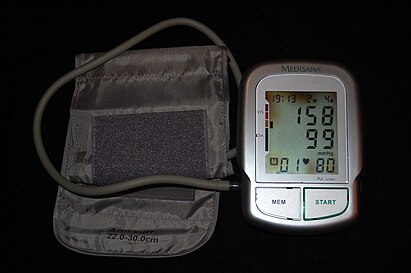 Електронний тонометр, що показує САД = 158, ДАТ = 99. | |
| МКБ-10 | I10 – I15 |
| МКБ-10-КМ | I10, I15 та I10-I15 |
| МКЛ-9 | 401 – 405 |
| МКБ-9-КМ | 997.91 [1] [2] та 401-405.99 [1] [2] |
| OMIM | 145500 |
| DiseasesDB | 6330 |
| MedlinePlus | 000468 |
| eMedicine | med/1106 |
| MeSH | D006973 |
| Медіафайли на Вікіскладі | |
Артеріальна гіпертензія [Ком. 1], АГ; гіпертонія (ін.-грец. ὑπέρ "над, вище" + τόνος "натяг; тон") – синдром підвищення систолічного артеріального тиску (САД) від 140 мм рт. ст. і вище, і одночасно чи самостійно – діастолічного АТ (ДАД) ≥ 90 мм рт. ст.
Есенційна гіпертензія (гіпертонічна хвороба) становить 90-95% випадків гіпертонії. В інших випадках діагностують вторинні, симптоматичні артеріальні гіпертензії: ниркові (нефрогенні) – 3-4%, ендокринні – 0,1-0,3%, гемодинамічні, неврологічні, стресові, зумовлені прийомом деяких речовин (ятрогенні) та АГ вагітних, при яких Підвищення тиску крові є одним із симптомів основного захворювання. Серед ятрогенних гіпертензій особливо виділяються викликані прийомом біологічно активних добавок та ліків. У жінок, які приймають гормональні контрацептиви, частіше розвивається артеріальна гіпертензія (особливо це помітно у жінок з ожирінням, у жінок, що палять і літніх жінок). При розвитку АГ на фоні прийому цих препаратів та біологічно активних добавок їх слід відмінити. Рішення про відміну інших лікарських препаратів приймається лікарем. АГ, не спричинена оральними контрацептивами, не є протипоказанням до замісної гормональної терапії у постменопаузальних жінок. Однак при початку гормональної замісної терапії АТ (артеріальний тиск) слід контролювати частіше, оскільки можливе його підвищення.
Виникненню гіпертонічної хвороби сприяють понад 20 комбінацій у генетичному коді людини [7] .
За даними ВООЗ на кінець 2020 року гіпертонія є у 1,13 мільярда людей у світі, при цьому близько 40 % з них не знають про своє захворювання і лише 10 % отримують лікування [8] .
17 травня – Всесвітній день боротьби з гіпертонією [8] .
- 1 Етіологія
- 2 Патогенез
- 3 Класифікація АТ, виміряного за методом Короткова
- 4 Клінічний перебіг захворювання
- 4.1 Гіпертонічна хвороба
- 4.2 Гіпертонічний криз
- 6.1 Принципи вибору медикаментозної терапії при артеріальній гіпертензії
- 6.2 Класифікація антигіпертензивних препаратів
- 6.3 Бета-адреноблокатори
- 6.4 Діуретики
- 6.5 Блокатори кальцієвих каналів (Антагоністи кальцію, АКК)
- 6.6 Інгібітори АПФ (іАПФ)
- 6.7 Антагоністи рецепторів ангіотензину II (АРА, БРА, сартани)
- 6.8 Агоністи імідазолінових рецепторів та агоністи альфа-2-адренорецепторів мозку
- 6.9 Комбіновані препарати
- 6.10 Інвазивні методи
- 6.11 Нейромедіатори, здатні впливати на артеріальний тиск
Етіологія [ред. редагувати код ]
ГБ розвивається внаслідок перенапруги психічної діяльності під впливом впливу психоемоційних факторів, що викликають порушення коркової та підкіркової регуляції вазомоторної системи та гормональних механізмів контролю АТ. Експерти ВООЗ виділяють низку факторів ризику поширення артеріальної гіпертонії: вік, стать, малорухливий спосіб життя, споживання з їжею кухонної солі, зловживання алкоголем, гіпокальцієва дієта, куріння, цукровий діабет, ожиріння, підвищений рівень атерогенних ЛП та тригліцеридів, спадковість та ін.
Експертами ВООЗ та IAG хворі розподілені за групами абсолютного ризику залежно від рівнів АТ та наявності: факторів ризику; уражень органів, обумовлених АГ та супутніх клінічних ситуацій.
Патогенез [ред. редагувати код ]
Підвищення артеріального тиску (АТ) обумовлено порушенням факторів, що регулюють діяльність серцево-судинної системи. Первинним вважається чинник спадкової схильності. За концепцією Ю. В. Постнова він полягає у поширених порушеннях іотранспортної функції та структури цитоплазматичної мембрани клітин [9] . У цих умовах збереження специфічної функції клітин забезпечується механізмом клітинної адаптації, пов'язаним з регуляцією кальцієвого обміну, зі зміною гормонально-клітинних взаємин, зі зростанням активності нейрогуморальних систем (гіпоталамо-гіпофізарно-наднирникової, ренін-ангіотензин-альдостеронової), інсулі.
Кальцієве навантаження клітини збільшує скорочувальний потенціал гладких м'язів судин та активує клітинні фактори росту (протоонкогени). При цьому гіпертрофія і гіперплазія гладких м'язів судин і серця веде до реконструкції серця (гіпертрофія) і судин (підвищена скоротливість, потовщення стінки і звуження просвіту), які, будучи адаптивними, одночасно підтримують гіпертензію. Підвищений артеріальний тиск веде до зростання лівошлуночкового систолічного тиску, збільшення напруги (і гіпертрофії) шлуночка, зростання ступеня пошкодження міокарда вільнорадикальним окисленням.
Порушення гемодинаміки реалізуються через патологію нейрогуморальних факторів у системі короткочасної дії (адаптаційної) та у системі тривалої дії (інтегральної).Перші полягають у збоченні барорецепторних взаємовідносин у ланцюжку: великі артерії, центри головного мозку, симпатичні нерви, резистивні судини, ємнісні судини, серце, а також в активації ниркового ендокринного контуру, що включає ренінангіотензиновий механізм і резина. Порушення в інтегральній системі регуляції представлені надлишковою секрецією альдостерону, затримкою натрію і води, а також виснаженням депресорних механізмів нирок (простагландин Е2, калікреїн, брадикінін), судин (простациклін, калікреїнкінінова та дофамінергічна судинна) передсердний натрійуретичний фактор).
Важливими патогенетичними факторами АГ визнані тканинна інсулінорезистентність, пов'язана з посиленням реабсорбції натрію, активності симпатичної нервової системи, експресією протоонкогенів та ослабленням вазодилататорних стимулів, а також підвищення щільності рецепторів судинного русла та міокарда. зола та тиреоїдних гормонів. Істотна роль належить порушенням біологічного ритму нейроендокринних систем та гормонів, що забезпечують регуляцію ритмів серцево-судинної системи. Обговорюється патогенетична значущість зниження продукції статевих гормонів та їх захисної дії щодо судинного русла, впливу на гемодинаміку локальних нейрогуморальних систем (ниркової, мозкової, серцевої, судинної), реконструкції судин та утилізації вазоактивних гормонів.
Реконструкція серця та судин, тривалі періоди гіпертензії призводять до порушень діастолічної та систолічної функції міокарда, а також церебральної, коронарної та периферичної гемодинаміки з формуванням типових ускладнень артеріальної гіпертензії (інсульт, інфаркт, серцева та ниркова недостатність).
Класифікація АТ, виміряного за методом Короткова [ред. редагувати код ]
Раніше вважалося [ким?] , що в нормі можлива невелика відмінність у значеннях систолічного артеріального тиску в однієї людини при вимірі її на різних руках. Останні дані, однак, говорять про те, що різниця в 10-15 мм рт. ст. може свідчити про наявність якщо не цереброваскулярних захворювань, то принаймні патології периферичних судин, що сприяє розвитку артеріальної гіпертензії та інших серцево-судинних захворювань. Причому, хоча ця ознака має низьку чутливість (15%), її відрізняє дуже висока специфічність (96%) [10] . Тому артеріальний тиск дійсно, як це завжди було відображено в інструкціях, слід вимірювати на обох руках, фіксувати відмінності для призначення додаткових обстежень, класифікувати тиск за максимальним показником з двох рук. Щоб не помилитися, потрібно в кожному випадку вимірювати тиск на кожній руці тричі з короткими інтервалами і вважати істинними найнижчі показники тиску (проте слід мати на увазі, що зустрічаються хворі, у яких величини тиску з кожним виміром не знижуються, а підвищуються).
Ступені артеріальної гіпертензії (рівні артеріального тиску)
Категорії АТ САД ДАТ Оптимальне < 120 < 80 Нормальне 120—129 ( < 130*) 80—84 (< 85*) Висока нормальна 130—139 (130—139*) 85—89 (85—89*) АГ 1-го ступеня 140—159 (140—159*) 90—99 (90—99*) АГ 2-го ступеня 160—179 (≥160*) 100—109 (≥100*) АГ 3-го ступеня ≥ 180 (відсутня*) ≥ 110 (відсутня*) Ізольована систолічна АГ** ≥ 140 < 90 * – Нова класифікація ступеня АГ від 2020 року (ACC / AHA Hypertension Guidelines) [11] . ** — ІСАГ має класифікуватися на 1, 2, 3 ступені відповідно до рівня систолічного АТ.
Документи JNC-VII зберегли окремі групи нормального та високонормального (високого нормального) тиску, охарактеризувавши обидві групи як групи людей з передгіпертензією, але об'єднали 2-й та 3-й ступеня АГ в єдиний другий ступінь JNC-VII. Це об'єднання не прижилося у вітчизняній кардіології у зв'язку з тим, що академік О. Л. М'ясников охарактеризував лише групу, що приблизно відповідає 3-му ступеню АГ, як групу «склеротичної гіпертензії». Зв'язок АГ з атеросклерозом, ішемічною хворобою серця, серцевою недостатністю у хворих на АГ 1—2-го ступеня за JNC-VI без серцевого метаболічного синдрому може бути дуже складним і неоднозначним, у зв'язку з чим призначені ним антигіпертензивні засоби повинні мати не пов'язані зі зниженням тиску кардіопротекторними ефектами, але АГ завжди сприяє розвитку ішемічної хвороби нирок, АГ і навіть передгіпертензія погіршують прогноз у хворих на серцевий метаболічний синдром і у хворих на діабет внаслідок ураження органів-мішеней.
«Стадії гіпертонічної хвороби» (радянська класифікація):
- Гіпертонічна хвороба (ГБ) I стадії передбачає відсутність виявлених старими медичними технологіями змін в «органах-мішенях»;
- Гіпертонічна хвороба (ГБ) ІІ стадії встановлюється за наявності змін з боку одного або кількох «органів-мішеней»;
- Гіпертонічна хвороба (ГБ) ІІІ стадії встановлюється за наявності асоційованих клінічних станів.
Розрізняють синдроми первинної та вторинної артеріальної гіпертензії.Синдром первинної артеріальної гіпертензії (есенціальної, гіпертонічної хвороби) спостерігається у 90-95% хворих з підвищеним артеріальним тиском, у решти 5% АГ викликають захворювання, посиндромно об'єднані як вторинні АГ ниркового та іншого генезу.
Синдром первинної АГ (ГБ) на початку захворювання часто характеризується більш менш тривалим періодом лабільної артеріальної гіпертонії, що іноді ускладнюється гіпертонічними кризами. Хворий може не відчувати погіршення самопочуття аж до початку гіпертонічного кризу та не підозрювати про хворобу до встановлення діагнозу лікарем. Це в цілому характерно для АГ, що зазвичай є, на відміну від своїх небезпечних ускладнень та захворювань, що спричинили вторинну АГ, суб'єктивно не маніфестованим захворюванням. Розвиток АГ може і виявлятися: головними болями, болями в ділянці серця (кардіалгіями), загальною слабкістю, порушеннями сну, часто внаслідок посилення утворення сечі вночі та ніктурії. У здорових людей навіть при часто сприятливих успіхів у різній діяльності гіпертензивної реакції днем АТ значно знижується до оптимальних величин під час нічного сну, а у хворих на ГБ це зазвичай не відбувається. Розвитку ГБ сприяють нічні зміни чи нічний спосіб життя. Поразка органів-мішеней проявляється розвитком гіпертрофії міокарда, потовщенням стінок судин.
Синдром вторинної (симптоматичної) артеріальної гіпертензії ниркового генезу спостерігається при ураженні ниркових артерій (вазоренальні, або реноваскулярні гіпертензії) і при паренхіматозних гіпертензіях: IgA-нефропатії, хронічному гломерулонефриті, вторинних гломерулонефриті, вторинних гломерулонефриті их, діабетичної нефропатії, подагрі, колагенозах, васкулітах, при пухлинах нирок, сечокам'яної хвороби.Синдрому зазвичай супроводжують симптоми – болі в ділянці нирок, дизуричні явища, набряки, а також патологія сечового осаду і зміни в аналізах крові запального характеру.
Іншими причинами симптоматичних гіпертензій можуть бути захворювання ендокринної системи, наслідки захворювань і травм головного мозку, запальні захворювання та вади розвитку аорти та багато інших. У міру розвитку симптоматичних (вторинних) гіпертензій за відсутності своєчасного лікування захворювань, що їх викликали, у хворих виникає і ГБ, і після лікування цих захворювань АГ стає менш вираженою, але не зникає через ГБ.
Клінічний перебіг захворювання [ред. редагувати код ]
Гіпертонічна хвороба [ред. редагувати код ]
Гіпертонічна хвороба (есенціальна гіпертензія) – мультифакторне поліетиологічне захворювання. В основі патогенезу захворювання виступають:
- внутрішні чинники:
- аномалії розвитку (наприклад, аномальна вага при народженні);
- інші симптоматичні компоненти, наприклад пов'язані з веденням пологів під час народження хворого;
- успадковані полігенні фактори, що зумовлюють високу активність пресорних механізмів тривалої дії та/або зниження активності депресорних механізмів [12];
- зовнішні фактори:
- клімат;
- неправильне харчування, особливо надмірне споживання кухонної солі [13]
- погана споживана вода;
- шкідливі умови праці;
- мікроклімат житлового приміщення;
- неправильний відпочинок;
- дефіцит вітамінів, есенційних біоелементів;
- взаємини із людьми.
Безпосередньою причиною гіпертонічної хвороби є підвищена активність біологічних механізмів, що спричиняють підвищення хвилинного об'єму крові та/або підвищення периферичного судинного опору.Важливе місце серед цих механізмів займає реплікація патогенних мікроорганізмів, що особливо посилюється при різних стресових станах, пов'язана з ізольованою систолічною гіпертензією і систоло-діастолічною гіпертензією реплікація цитомегаловірусу – це спостерігалося в Росії, потім в середньоатлантичних штатах США, казахських, китайських Загалом дані ще недостатньо вивчені. Це пов'язано з тим, що підвищення експресії ангіотензину II та реніну в крові та тканинах, безумовно спостерігається в результаті впливу цитомегаловірусу, не завжди призводить до розвитку артеріальної гіпертензії, оскільки, наприклад, люди африканської раси мають дуже високий рівень ангіотензину II та реніну, гіпертензія у них дійсно протікає важче, але на Кубі, в Пуерто-Ріко і особливо в Африці поширеність АГ зазвичай значно нижча, ніж серед білих США [12] [14] [15] .
Захворювання закріплюється з виснаження депресорної функції нирок. Проявляється стійким хронічним підвищенням діастолічного та/або систолічного артеріального тиску, що характеризується частотою від 15 до 47 % у популяції.
В даний час вчені, починаючи з Г. Ф. Ланга в Росії і пізніше знаменитого фізіолога Г. Сельє в Канаді, встановили, що важливим компонентом патогенетичних механізмів, що призводять до розвитку гіпертонії та впливають на прогноз, є умови праці, побуту, соціальні фактори психоемоційний стрес. Важливу роль грає тривала психічна травматизація. У той же час існує припущення про те, що ступінь впливу стресового впливу залежить від особистісних особливостей та схильності до розвитку артеріальної гіпертензії [16].
Гіпертонічний криз [ред. редагувати код ]
Гіпертонічний криз є результатом різкого порушення механізмів регуляції артеріального тиску, що, своєю чергою, призводить до сильного підвищення артеріального тиску та розладом циркуляції крові у внутрішніх органах. Під час гіпертонічного кризу спостерігаються симптоми порушення кровопостачання головного мозку та серця. У хворих зустрічаються такі скарги та симптоми:
- Різке і частіше незвичайно значне підвищення артеріального тиску (у нормотензивних і гіпотензивних пацієнтів при гіпертонічному кризі тиск може не досягати значних величин).
- Втрата працездатності, стомлюваність
- Почервоніння обличчя, грудей
- «Мошки», мелькання перед очима
- Безсоння, тривога, страх
- Головний біль, особливо в потиличній частині
- Шум, дзвін, писк у вухах, оглушеність
- Задишка
- Болі у грудях
- Неврологічні порушення, запаморочення, затьмарення свідомості
Гіпертонічний криз може бути ускладненим (життєзагрозним), коли для збереження життя медичну допомогу потрібно прагнути надати протягом години, неускладненим (до 24 годин). При злоякісній гіпертензії врятувати життя хворому можна і за більшої затримки. Але краще починати лікування максимально швидко у всіх випадках, тому що ураження органів-мішеней залежить від часу до початку лікування і відбувається при всіх кризах та при злоякісній гіпертензії.
Гіпертонічний криз завжди вважається ускладненим у таких випадках:
- гіпертонічна енцефалопатія;
- гостре порушення мозкового кровообігу;
- гострий коронарний синдром;
- гостра лівошлуночкова недостатність;
- розшаровує аневризму аорти;
- феохромоцитома;
- ГК на фоні прийому амфетамінів, кокаїну та ін.
- прееклампсія та еклампсія;
- тяжка АГ, асоційована з субарахноїдальним крововиливом або травмою головного мозку;
- АГ у післяопераційних хворих та при загрозі кровотечі.
Гіпертонічний криз становить небезпеку для хворих як без, так і з існуючими хворобами серця і головного мозку. Гіпертонічні кризи відбуваються у хворих на феохромоцитому (у тому числі, на тлі гіпотензії) і часто у хворих на есенціальну гіпертензію (гіпертонічну хворобу) періодично. Подібні кризи при феохромоцитомі адренергічні (катехоламінові) кризи спостерігаються при вживанні кокаїну, амфетамінів, передозуванні ефедрину і норадреналіну, при відміні клонідину або метилдопи, часто — після важких опіків, подібні до вегетативних сер. стій системи. У переніс гіпертонічний криз – схильність до рецидивів. Гіпертонічна хвороба та феохромоцитома можуть поєднуватися і з іншими артеріальними гіпертензіями. Злоякісна гіпертензія може бути ускладненням будь-якої артеріальної гіпертензії. При ускладнених гіпертонічних кризах (hypertensive emergency) медичну допомогу необхідно надати протягом декількох десятків хвилин (в крайньому випадку, до години), при аневризмі аорти, що розшаровується, – декількох хвилин.Слід диференціювати гіпертонічні кризи з іншими такими, що супроводжуються підвищенням артеріального тиску станами – прееклампсією (буває тільки у вагітних), еклампсією (ускладнення прееклампсії, в тому числі, не діагностованою, може бути також під час і після пологів), вегетативним кризом при соматоформної дисфункції серцево-судинної системи, панічною атакою при панічному розладі, генералізованому тривожному розладі, неврозі нав'язливих станів, фобіях, синдромі постравматичного стресу, головними болями (особливо головними болями гіпертонічної хвороби та мігренями), нападами стенокардії, нирковими колізами. , тиреотоксичними кризами, еритремічними кризами, початком злоякісної артеріальної гіпертензії, загостренням хронічних захворювань нирок тощо. буд. Ці стани можуть і поєднуватися з гіпертонічним кризом. Гіпертонічний криз може бути першим проявом раніше не діагностованої артеріальної гіпертензії.
Лікування гіпертонічного кризу починають з установки для хворого спокою та точного вимірювання тиску.При наданні першої медичної допомоги (не звичайної першої допомоги) та в медичному закладі за показаннями (з урахуванням абсолютних та відносних протипоказань кожного препарату) вводять парентерально еналаприлат (особливо показаний при недостатності лівого шлуночка міокарда, при злоякісній гіпертензії без стенозу ниркових артерій, при криз високою активністю реніну плазми, але протипоказаний для екстреної допомоги при інфаркті міокарда, тому що в першу добу після інфаркту і АПФ не можна вводити внутрішньовенно), нітрогліцерин (при гострому коронарному синдромі та гострій недостатності лівого шлуночка); нітропрусид натрію (є препаратом вибору при гіпертонічній енцефалопатії, однак слід мати на увазі, що він може підвищувати внутрішньочерепний тиск і спричиняти азотемію), бета-адреноблокатори (метопролол, есмолол Есмолол) переважні при розшаровуючому аневризмі аорти та аорти активності реніну плазми та протипоказанням для еналаприлату); антиадренергічні засоби (фентоламін при підозрі на феохромоцитому); діуретики (фуросемід при гострій недостатності лівого шлуночка); нейролептики (дроперидол); гідралазин, лабеталол при прееклампсії та еклампсії, сульфат магнію (повільно при живому плоді та з припиненням хоча б за дві години до пологів живої дитини) при еклампсії; гангліоблокатори – пентамін, наприклад, зокрема, якщо зазвичай при подібному кризі призначають бета-блокатори, а у даного хворого – хронічна обструктивна хвороба легень. Для лікування гіпертонічного кризу при феохромоцитомі використовуються альфа-адреноблокатори (фентоламін, 5-10 мг внутрішньовенно або внутрішньом'язово з подальшим налагодженням інфузії 2-3,5 мкг/кг/хв).Після усунення гіпертензії за наявності вираженої тахікардії та (або) порушень серцевого ритму призначаються бета-адреноблокатори. За призначенням лікаря для усунення повторного та наступних неускладнених гіпертонічних кризів хворий використовує каптоприл, рідше — лабеталол, празозин, при систолічному артеріальному тиску понад 200 мм рт. ст. – Клофелін сублінгвально або перорально. Призначені лікарем сублінгвальні засоби повинні бути у схильного до криз хворого з собою. При доступності медичної допомоги в умовах стаціонару можливе введення внутрішньовенно еналаприлату, лабеталолу, празозину, ніфедипіну.
Ускладнення гіпертонічного кризу: ретинопатія, набряк соска зорового нерва, порушення і втрата зору, аритмічна хвороба серця, серцева недостатність, інфаркт міокарда, синдром дисемінованого внутрішньосудинного згортання крові (ДВС-синдром), гемолітична анемія, гостре порушення мозкового , ниркова недостатність, летальний кінець.
Діагностика [ред. редагувати код ]
Три основні методи діагностики, які дозволяють визначити наявність гіпертонії у людини:
- вимірювання артеріального тиску,
- фізикальне обстеження,
- запис електрокардіограми.
Вимірювання артеріального тиску проводиться за допомогою спеціального апарату — тонометра, який є поєднанням сфігмоманометра з фонендоскопом. Крім того, в даний час є спеціальні електронні апарати, що вимірюють артеріальний тиск, частоту пульсу, а також дозволяють заносити показники артеріального тиску в пам'ять апарату.
Нормальні межі артеріального тиску у дорослої людини – 120-140/80-90 мм рт. ст.Але в деяких людей може відзначатись нижчий тиск, при якому вони почуваються цілком нормально, а, здавалося б, «нормальні» цифри 120/80 для них можуть означати підвищення артеріального тиску. Найчастіше межі АТ від 120 до 140 мм рт. ст. вважаються нині «предгіпертензією».
Артеріальний тиск може змінюватись в залежності від віку, стану серця, емоційного статусу, фізичної активності та супутніх препаратів, які людина приймає. Тому, якщо будь-коли було зафіксовано підвищення артеріального тиску, це ще не означає, що у пацієнта гіпертонія. Потрібно вимірювати артеріальний тиск у різний час, щонайменше з проміжком у 5 хвилин.
Діагностика гіпертонії включає також опитування хворого на лікаря. Лікар з'ясовує у хворого, на які захворювання він раніше страждав або страждає в даний час. Проводиться оцінка факторів ризику (куріння, підвищений рівень холестерину, цукровий діабет), плюс так званий спадковий анамнез, тобто чи страждали на гіпертонію батьки, дідусі-бабусі хворого та інші близькі родичі.
Фізикальне обстеження хворого включає насамперед дослідження серця за допомогою фонендоскопа. Цей метод дозволяє виявити наявність шумів у серці, зміни характерних тонів (посилення чи, навпаки, ослаблення), і навіть поява нехарактерних звуків. Ці дані, перш за все, говорять про зміни, що відбуваються в тканині серця через підвищений артеріальний тиск, а також про наявність вад.
Електрокардіограма – це метод, що дозволяє реєструвати на спеціальній стрічці зміну електричних потенціалів серця у часі. Це незамінний метод діагностики, насамперед різних порушень ритму серця.Крім того, ЕКГ дозволяє визначити т.з. гіпертрофію стінки лівого шлуночка, що притаманно артеріальної гіпертонії.
Крім зазначених методів діагностики, застосовуються й інші методи, наприклад, ехокардіографія (ультразвукове дослідження серця), що дозволяє визначити наявність дефектів у будові серця, зміни товщини його стінок та стан клапанів.
Артеріографія, у тому числі аортографія – це рентгенологічний метод дослідження стану стінок артерій та їхнього просвіту. Даний метод дозволяє виявити наявність атероматозних бляшок у стінці коронарних артерій (коронарографія), наявність коарктації аорти (вроджене звуження аорти на певній ділянці) тощо.
Доплерографія – це ультразвуковий метод діагностики стану кровотоку в судинах, як в артеріях, так і у венах. При артеріальній гіпертензії насамперед лікар перевіряє стан сонних артерій та мозкових артерій. Для цього широко застосовується саме ультразвук, оскільки він абсолютно безпечний у застосуванні та не провокує ускладнень.
Біохімічний аналіз крові
Біохімічний аналіз крові також застосовується у діагностиці гіпертонії. Насамперед з'ясовується рівень холестерину та ліпопротеїнів високої, низької та дуже низької щільності, оскільки вони є показником схильності до атеросклерозу. Крім того, визначається рівень цукру в крові. У діагностиці гіпертонії також використовується дослідження стану нирок, для чого застосовуються такі методи, як загальний аналіз сечі, біохімічний аналіз крові (на рівень креатиніну та сечовини), а також УЗД нирок та їх судин.
Дослідження функції щитовидної залози
Аналіз крові на ТТГ та гормон щитовидної залози Т4.Ці методи дослідження допомагають виявити роль щитовидної залози у підвищенні артеріального тиску.
Лікування [ред. редагувати код ]
Інформація повинна бути перевіряється, інакше її можна видалити. Ви можете відредагувати статтю, додавши посилання на авторитетні джерела у вигляді виносок. (8 лютого 2012)
Більшість практичних рекомендацій щодо лікування артеріальної гіпертензії зосереджена на пацієнтах старше 45—50 років, лікування ж пацієнтів віком до 40 років, особливо з ізольованою систолічною гіпертензією, протягом багатьох років є предметом дискусій, у зв'язку з тим, що немає єдиної думки серед експертів, які розділилися на прихильників точок зору «хибна (безневинна) гіпертензія» та «справжня гіпертензія», а також з тим, що немає переконливих доказів ефективності терапевтичних стратегій для ведення пацієнтів у цьому віці [17] . Модифікації способу життя надається першочергове значення. Починати лікування артеріальної гіпертензії необхідно з немедикаментозної терапії та лікування захворювань, симптомом яких є вторинні гіпертензії, а також симптоматичних компонентів гіпертонічної хвороби. Немедикаментозне лікування артеріальної гіпертонії включає дотримання дієти з обмеженням кухонної солі [18] , жирів, легкозасвоюваних вуглеводів, сприятливий режим праці та відпочинку, боротьбу зі стресом, відмова від зловживання алкоголем, куріння, вживання інших психоактивних речовин, щоденну помірну маси тіла. Тільки за неефективності цього підходу немедикаментозну терапію доповнюють медикаментозним лікуванням.Метою медикаментозного лікування є зниження артеріального тиску (не просте зниження тиску, а усунення причин цього високого тиску) – нижче 140/90 мм рт. ст, за винятком пацієнтів з високим/дуже високим ризиком (цукровий діабет, ІХС та інше), значення цільового АТ для яких менше 130/80. На початку лікування (залежно від стратифікації ризику) показано моно-або комбіновану терапію. При неефективності монотерапії застосування низькодозових комбінацій антигіпертензивних засобів є кращим, ніж монотерапія колишнім препаратом, але в максимальній дозі. Відповідно до рекомендацій, насамперед призначаються кошти, що покращують прогноз (знижують смертність та ризики нефатальних інфарктів та інсультів) [19] .
Принципи вибору медикаментозної терапії при артеріальній гіпертензії [ред. редагувати код ]
Основною детермінантою зниження ризику розвитку серцево-судинних подій є величина зниження артеріального тиску та/або жорсткості периферичних судин та гіпертрофії міокарда, а не конкретний лікарський засіб [20] [21] [22] [23] [24] . У дослідженні ACCOMPLISH терапія амлодипіном та беназеприлом була асоційована зі зниженням частоти серцево-судинних подій на 20 % порівняно з комбінацією гідрохлортіазиду та беназеприлу [25] [26] , незважаючи на більш адекватний контроль протягом доби з другою комбінацією. Деякі пацієнти мають такі супутні хвороби, що їхня наявність диктує застосування конкретних антигіпертензивних препаратів, оскільки ці препарати мають позитивні ефекти, незалежні від зниження артеріального тиску.Наприклад, після дослідження ALLHAT альфа-блокатори, як і раніше, використовуються для терапії АГ у хворих з аденомою передміхурової залози, хоча і не були рекомендовані для безперервного лікування власне АГ (це не відноситься до бета-блокаторів з властивостями альфа-блокаторів, які, як і раніше використовуються для лікування власне АГ). Для пацієнтів, які не мають спеціальних показань, головними класами антигіпертензивних засобів будуть тіазидні або тіазидоподібні діуретики, діуретик торасемід, інгібітори АПФ або блокатори рецепторів ангіотензину (АРА), блокатори кальцієвих каналів тривалої дії групи ніфедипіну.Оскільки є дані, що підтверджують високу ефективність комбінації інгібіторів АПФ та блокаторів кальцієвих каналів, для початкової терапії рекомендується використовувати препарати саме з цих груп, оскільки у разі необхідності використання комбінованої терапії буде можливість забезпечити пацієнта високоефективною комбінацією шляхом простого призначення ще одного препарату [27] [ 28]. Дотримуючись такого підходу, найкращим препаратом для молодих пацієнтів (при використанні жінками протизаплідних засобів) буде представник групи інгібіторів АПФ, а для літніх пацієнтів та представників африканської раси (оскільки у них значно вища частота побічних ефектів і АПФ) найкращим вибором буде блокатор кальцієвих каналів дигідропіридинової групи , хоча у літніх для лікування та профілактики серцевої недостатності може бути доцільно використовувати спочатку іАПФ (з додаванням бета-адреноблокаторів за наявності серцевої недостатності або асимптоматичної дисфункції лівого шлуночка), а частоту гіперкаліємії можна кардинально знизити призначенням комбінованого препарату іАПФ та діуретиків. Особам, які зазнали високотехнологічних втручань, або з сухим кашлем та іншими побічними ефектами при прийомі іАПФ призначаються АРА – замість іАПФ або у випадку діабетичної або IgA нефропатії разом з мінімальною дозою іАПФ за відсутності побічних ефектів. Якщо препаратом вибору даного хворого виявиться тіазидний діуретик, то перевагу слід віддати хлорталідону. Якщо артеріальний тиск пацієнта не знижується, розумним буде призначення пацієнту препарату з іншої групи, при цьому спочатку не вдаючись до комбінованої терапії.У пацієнтів, артеріальний тиск яких перевищує цільовий на 20/10 мм рт. ст., рекомендується розпочинати лікування з комбінованої терапії, яка складається з блокатора кальцієвих каналів дигідропіридинової групи та інгібітора АПФ, з додаванням діуретика [29] [19] . У той же час включення в терапію блокаторів кальцієвих каналів у 2,5 рази збільшує ризик раку грудей у жінок 55-74 років у порівнянні з тими, хто приймає інші антигіпертензивні препарати, і з тими, хто не приймає ліки. Теоретично це може означати негативний вплив блокаторів кальцієвих каналів на прогноз розвитку та інших онкологічних захворювань [30] .
Класифікація антигіпертензивних препаратів [ред. редагувати код ]
- Діуретики б) Тіазидні та тіазидоподібні в) Калійзберігаючі г) Інгібітори карбоангідрази
- Антагоністи адренергічних рецепторів а) Альфа-блокатори б) Бета-блокатори с) Альфа- та бета-блокатори
- Агоністи адренергічних рецепторів а) Альфа2-агоністи
- Блокатори кальцієвих каналів
- Інгібітори АПФ
- Антагоністи рецепторів ангіотензину-2
- Антагоністиальдостерону
- Вазодилататори
- Адренергетики центральної дії або стимулятори альфа-рецепторів у мозку
- Прямі інгібітору реніну
Бета-адреноблокатори [ред. редагувати код ]
Так звана "стара" група лікарських препаратів. Мають опосередкований гіпотензивний ефект за рахунок зменшення частоти серцевих скорочень і серцевого викиду. У рандомізованих дослідженнях доведено в основному попередження та поліпшення прогнозу при ішемічній хворобі серця. Збільшують виживання при серцевій недостатності, асимптоматичній дисфункції лівого шлуночка та у хворих, які перенесли інфаркт міокарда.Найчастішим побічним ефектом є бронхоспазм, тому більшість фахівців не рекомендує їх застосування для монотерапії АГ при ХОЗЛ та бронхіальній астмі. При тривалому прийомі сприяють формуванню цукрового діабету та еректильної дисфункції. Виведені з міжнародних та європейських рекомендацій як препарати першої лінії при лікуванні артеріальної гіпертензії, що не супроводжується тахікардією, серцевою недостатністю, асимптоматичною дисфункцією лівого шлуночка. При використанні особливо необхідно враховувати індивідуальні особливості кожного препарату. Основне показання до застосування – комбінована терапія при серцевій недостатності або асимптоматичній дисфункції лівого шлуночка (карведилол та селективні бета-блокатори тривалого вивільнення, не їх звичайні форми) та різні форми тахіаритмій, пов'язаних з активізацією симпато-адреналової системи при АГ. Також призначаються хворим, які перенесли інфаркт міокарда, при стенокардії.
- пропранолол
- соталол – антиаритмік, на практиці не застосовується з метою нормалізації АТ
- метопролол
- бісопролол
- карведилол – комбінований блокатор бета- та альфа-рецепторів з незалежним від зниження АТ та блокади рецепторів кардіопротекторним ефектом
- лабеталол – дуже потужний комбінований блокатор бета- та альфа-рецепторів з високим ризиком ортостатичної гіпотензії.
- небіволол
- бетаксолол
- піндолол
- ацебутолол
- целіпролол
- атенолол
Діуретики [ред. редагувати код ]
Для лікування артеріальної гіпертонії використовуються в основному салуретики, тобто препарати, що посилюють виведення з організму іонів натрію та хлору. Так, виражений та стійкий гіпотензивний ефект дають тіазидні діуретики (похідні сульфаніламідних антибіотиків).Синтез тіазидоподібних діуретиків (індапамід, хлорталідон) був здійснений для зниження небажаних ефектів тривалого прийому великих доз тіазидних діуретиків (підвищення рівня холестерину, сечової кислоти). Більшість діуретиків також зменшують концентрацію калію в крові, тому з обережністю застосовуються при аритміях та цукровому діабеті. Оскільки іАПФ підвищують рівень калію, то комбіноване застосування з іАПФ є кращим для некалійзберігаючих діуретиків. Дивіться, наприклад, комбінації каптоприлу та діуретиків та комбінації еналаприлу та діуретиків. Зниження доз салуретиків при їх комбінованому застосуванні знижує їх небажані ефекти. Можливе комбіноване застосування (потрійна терапія) іАПФ, тіазидних або тіазидоподібних діуретиків та малих доз антагоністів альдостерону.
Блокатори кальцієвих каналів (Антагоністи кальцію, АКК) [ред. редагувати код ]
За допомогою блокади припливу кальцію в саркоплазму гладких міоцитів кровоносних судин перешкоджають вазоспазму, рахунок чого досягається гіпотензивний ефект. Впливають також на судини мозку, у зв'язку з чим застосовуються для запобігання порушенням мозкового кровообігу. Є також препаратами вибору при бронхіальній астмі, що поєднується з гіпертонією. Найбільш часті побічні ефекти – головний біль та набряки ніг.
- дилтіазем
- верапаміл – уріджує серцевий ритм, у зв'язку з чим не рекомендується спільне використання з бета-адреноблокаторами.
Інгібітори АПФ (іАПФ) [ред. редагувати код ]
Блокують ангіотензинперетворюючий фермент (кініназу II), що трансформує вазодилататор брадикінін і перетворює ангіотензин І на ангіотензин ІІ. Останній є потужним вазоконстриктором і, отже, пригнічення його утворення призводить до вазодилатації та зниження АТ.Мають не пов'язані зі зниженням АТ нефропротекторним та кардіопротекторним ефектами. Мають (особливо каптоприл) найбільш значну серед інших антигіпертензивних засобів доказову базу [31], є препаратами вибору при цукровому діабеті, метаболічних порушеннях, серцевій недостатності, асимптоматичній дисфункції лівого шлуночка у людей похилого віку. Підвищення вмісту в плазмі крові K та Mg та зниження вмісту адреналіну забезпечують антиаритмічний ефект іАПФ. ІАПФ здатні підвищувати деформованість еритроцитів, знижувати реплікацію патогенних мікроорганізмів [12].
Найчастіший побічний ефект – сухий кашель. Він сам по собі не небезпечний, але погіршує якість життя і тому може спричинити депресію, що погіршує перебіг серцево-судинних захворювань та підвищує загальну захворюваність та смертність. Вкрай рідкісний, але у разі прояву у формі набряку гортані (приблизно у 25% випадків набряку Квінке) – смертельно небезпечний ефект – ангіоневротичний набряк. іАПФ протипоказані при вагітності, двосторонньому стенозі ниркових артерій, гіперкаліємії, індивідуальної непереносимості, у тому числі у людей, у яких спостерігався набряк Квінке, у тому числі, і не пов'язаний з впливом іАПФ (при спадковому набряку Квінке тощо). Підсилюють дію етанолу (алкогольних напоїв), послаблюють дію лікарських засобів, які містять теофілін. Гіпотензивна дія іАПФ послаблюється нестероїдними протизапальними засобами та естрогенами. Протизаплідні засоби, що приймаються молодими жінками для забезпечення терапії та АПФ, тому мають бути з мінімальним вмістом естрогенів.Гіпотензивну дію посилюють діуретики, інші гіпотензивні лікарські засоби (бета-адреноблокатори, метилдопа, нітрати, антагоністи кальцію, гідралазин, празозин), лікарські засоби для загальної анестезії, етанол. Калійзберігаючі діуретики та каліймісткі лікарські засоби збільшують ризик розвитку гіперкаліємії. Лікарські засоби, що спричиняють пригнічення функції кісткового мозку, підвищують ризик розвитку нейтропенії та/або агранулоцитозу. Імунодепресанти, алопуринол, цитостатики посилюють гематотоксичність. Раніше іАПФ часто призначалися разом з антагоністами рецепторів ангіотензину (АРА), але зараз з'явилися дані про недоцільність такої комбінації в загальній популяції, хоча через переконливість попередніх досліджень комбінована терапія іАПФ і АРА, як і раніше, рекомендується хворим на діабетичну нефропатію. нефропатією [33] .
При терапії та АПФ можливий «ефект вислизання». Він проявляється наростанням продукції ангіотензину-2 за рахунок посилення так званого «обхідного» шляху його продукції без участі АПФ – за допомогою хімази, катепсину G та тоніну. Клінічно це проявляється підвищенням артеріального тиску, хоча пацієнти регулярно приймають іАПФ, збільшують кратність прийому та дози. При цьому лабораторно АПФ залишається значно заблокованим. «Ефект вислизання» може розвиватися починаючи з півроку постійного прийому та АПФ. У разі виникнення та неефективності комбінованої терапії іАПФ з діуретиками, антагоністами кальцію, антагоністами альдостерону, бета-блокаторами від блокади РААС не відмовляються, а подальшу базисну терапію проводять сартанами.
Антагоністи рецепторів ангіотензину II (АРА, БРА, сартани) [ред. редагувати код ]
Спочатку препарати цього (саралазин) були недосконалі, і АРА не витримали конкуренцію з иАПФ.В результаті численних досліджень фармацевтичними компаніями створені артани, що не поступаються тривало діючим іАПФ, а, в деяких випадках, що мають перевагу перед деякими з них. На думку деяких вчених і чиновників, якби створення досконалих сартанів відбулося в 1970-х роках, вони витіснили б деякі іАПФ (наприклад, наймодніший у США через мінімальну негативну взаємодію з нестероїдними протизапальними препаратами та іншими лікарськими засобами антигіпертензивний препарат лізиноприл), які, подібно до омопатрилату, навряд чи були б зареєстровані через складнощі з дозуванням (наприклад, лізиноприл не розподіляється в жировій тканині, обсяг якої індивідуальний, але яка створює буфер, що захищає від передозування, а його властивості не проникати через гематоецефалічний і плацентарний бар'єр можуть виявлятися у всіх людей) і пов'язаних із передозуванням власних побічних ефектів [34] [35] [36] .
З початку ХХІ століття АРА (БРА, сартани) — найпопулярніша у світі, «модна» (хоча і не в країнах колишнього СРСР) група антигіпертензивних препаратів. АРА блокують рецептори AT1 ангіотензину ІІ, потужного вазоконстрикторного фактора, яким би шляхом він не був утворений. Одночасно стимуляція ангіотензином-2 незаблокованих рецепторів АРА 2-го типу (АТ2) викликає вазодилатацію, збільшення продукції оксиду азоту, стимуляцію антипроліферативних процесів. Це дозволяє використовувати АРА у хворих на артеріальну гіпертензію, у тому числі після високотехнологічних хірургічних втручань, яким можуть бути протипоказані іАПФ внаслідок посилення ними відновлення органів і тканин після пошкоджень, розростання сполучної тканини (проліферації фіброцитів) і заростання стентованих судин.Зважаючи на позитивний ефект іАПФ на зниження загальної захворюваності та смертності хворих на серцеву недостатність, що не досягається АРА та іншими препаратами, для збереження ефектів терапії іАПФ за рекомендацією лікарів буває доцільно відмовитися від інвазивної, у тому числі високотехнологічної, судинної хірургії. Терапевтичний ефект АРА подібний до ефекту інгібіторів АПФ, але відбувається без уповільнення розпаду брадикініну. Тому достовірно не викликають сухий кашель або викликають дуже рідко, порівняно з іАПФ. За даними дослідження ONTARGET [37] [38] застосування разом з інгібіторами АПФ не дає очікуваного ефекту загальної популяції.
При цьому комбінована терапія іАПФ і АРА, як і раніше, рекомендується хворим на діабетичну та IgA-нефропатию, особливо при недостатній ефективності стандартно призначається ним спочатку комбінованої терапії іАПФ та діуретиками. Не завжди посилюючи антигіпертензивний ефект, комбінація іАПФ і АРА, збільшує небажані ефекти, що негативно впливають на подальший прогноз у хворих без нефропатий. Частота побічних ефектів АРА нижча, ніж у багатьох ІАПФ, та близька до плацебо. Існувала думка, що АРА (сартани) застосовуються тільки при непереносимості ІАПФ. На даний момент згідно з міжнародними кардіологічними рекомендаціями показання до застосування АРА (сартанів) близькі та практично ідентичні таким у ІАПФ. При цьому, на відміну від іАПФ, на даний час (травень-червень 2012), на думку Коховського співробітництва, АРА не ефективні щодо зниження загальної захворюваності та смертності при серцевій недостатності, незалежно від того, збережено або порушено скорочувальну функцію лівого шлуночка [39 ]. Немає доказів безпечного застосування сартанів під час вагітності. Іноді, хоч і значно рідше, ніж іАПФ, можуть викликати небезпечний для життя набряк гортані у тих хворих, у яких він викликається іАПФ.Частота такого побічного ефекту наближається до 0,1 %. АРА можуть мати урикозуричний ефект, сприятливий при подагрі, але цей ефект може сприяти утворенню ниркових каменів та посиленню оксидативних процесів в організмі хворих без подагри.
Будь-які препарати, що довго діють проникають у тканини (крім крові та нирок), що впливають на ренін-ангіотензин-альдостеронову систему (сартани та багато іАПФ) змінюють функціонування тканинних ренін-ангіотензинових систем, що беруть участь у регулюванні інтелекту, репродукції та інших важливих функцій організму. У тих, хто приймає сартани на 35—40 % менше, ніж у тих, хто приймає інші антигіпертензивні препарати, розвивається хвороба Альцгеймера. Це може бути пов'язано не тільки з тим, що АРА призначають молодшим хворим, але і з тим, що, згідно з деякими дослідженнями, здатні проникати в головний мозок іАПФ (золотий стандарт іАПФ – каптоприл [29] – до них не відноситься) гальмують розпад та сприяють накопиченню бета-амілоїду. При цьому іАПФ так само, як і АРА, які показали перевагу у профілактиці хвороби Альцгеймера, або ефективніше знижують частоту судинних та змішаних деменцій. Це важливо у зв'язку з тим, що в Англії, Європі та Росії хвороба Альцгеймера у чистому вигляді, без поєднання з судинними та іншими деменціями, зустрічається значно рідше, ніж у США [40] .
Агоністи імідазолінових рецепторів та агоністи альфа-2-адренорецепторів мозку [ред. редагувати код ]
Не включені до міжнародних рекомендацій. Незалежно від цього, використовуються для терапії артеріальної гіпертензії, часто при самолікуванні. Агоністи імідазолінових рецепторів можуть застосовуватись при метаболічному синдромі. Зустрічається побічний ефект (у 2% випадків) – сухість у роті, який не вимагає відміни препарату та проходить у процесі лікування.Найнебезпечніший побічний ефект тривалого прийому всіх судинорозширювальних препаратів, включаючи агоністи альфа-2-адренорецепторів мозку та агоністи імідазолінових рецепторів – підвищення внутрішньочерепного тиску, навіть якщо воно супроводжується зниженням центрального артеріального тиску. Існують значні побічні ефекти з боку центральної нервової системи. Можуть розвинутися резистентність та звикання.
- клонідин (клофелін) – агоніст альфа-2-адренорецепторів у мозку, для лікування гіпертонічних кризів
- метилдопа
- моксонідин
- рілменідин
- гуанфацин
Комбіновані препарати [ред. редагувати код ]
Комбінації двох антигіпертензивних препаратів ділять на раціональні (доведені), можливі та нераціональні. Раціональні комбінації: ІАПФ + діуретик, БРА + діуретик, АКК + діуретик, БРА + АКК, ІАПФ + АКК, β-АБ + діуретик. Існують фіксовані комбінації (в одній таблетці) у вигляді готових лікарських форм, що мають значну зручність у застосуванні та збільшують прихильність хворих до лікування:
- Інгібітор АПФ + діуретик (Ноліпрел А, Коренітек, Енап Н, Фозікард Н, Берліпріл плюс, Рамі-Гексал композитум, Ліпразид, Еналозід, Ко-Діротон)
- Інгібітор АПФ + Антагоніст кальцію (Екватор, Гіпріл А, Престанс, Рамі-Азомекс)
- БРА + діуретик (Гізаар, Лозарел Плюс, Ко-Діован, Лозап +, Валз (Вазар) Н, Діокор, Мікардіс плюс)
- БРА + Антагоніст кальцію (Амзаар, Ексфорж, Ло-Азомекс)
- Антагоніст кальцію (дигідропіридиновий) + β-АБ (Бета-Азомекс)
- Антагоніст кальцію (недігідропіридиновий) + Інгібітор АПФ (Тарка)
- Антагоніст кальцію (дигідропіридиновий) + діуретик (Азомекс Н)
- β-АБ + діуретик (Лодоз)
Однією з найбільш використовуваних є комбінація іАПФ та діуретиків. Показання для застосування цієї комбінації: діабетична та недіабетична нефропатія, мікроальбумінурія, гіпертрофія лівого шлуночка, цукровий діабет, метаболічний синдром, літній вік, ізольована систолічна АГ [41] .
Інвазивні методи [ред. редагувати код ]
Також проводяться дослідження здійснюваного шляхом часткової ниркової симпатичної денервації мінімально інвазивного лікування стійкою до звичайної немедикаментозної та медикаментозної терапії не менше ніж трьома антигіпертензивними препаратами, один з яких – діуретик, з систолічним артеріальним тиском в умовах терапії не меншим. ст., у тому числі злоякісної, артеріальної гіпертензії [42]. Таке втручання достатньо буде провести один раз, і пацієнт згодом більше взагалі не потребуватиме неефективного у цих хворих суворого графіку щоденного прийому препаратів, переходячи на курсове лікування ними. Можливо, що перерви у прийомі препаратів у майбутньому дозволять зачати та виносити дитину без впливу на плід антигіпертензивної терапії. У тілі людини залишається ніяких чужорідних предметів. Вся маніпуляція проводиться ендоваскулярним методом за допомогою спеціального катетера, що вводиться в ниркові артерії. Відібрано групу з 530 осіб для вивчення довгострокових ефектів такої денервації в умовах США. За даними 2000 таких операцій за межами США за два роки у 84% хворих вдалося досягти зниження систолічного тиску не менше ніж на 30 мм рт. ст., а діастолічного тиску – не менше ніж на 12 мм рт. ст.
Свого часу подібне лікування артеріальної гіпертензії та більшості інших хвороб вісцеральних органів пропонував ще Ф. І. Іноземців, але в його час не було необхідних медикаментозних препаратів та мінімально інвазивних процедур.Показано ефективність лікування цим методом резистентної артеріальної гіпертензії у хворих на тяжку та помірну хронічну ниркову недостатність [43] . У разі відсутності довгострокових небезпечних ефектів у хворих на резистентну артеріальну гіпертензію планується широко використовувати цей метод саме для лікування багатьох інших захворювань та резистентної, особливо злоякісної, артеріальної гіпертензії, він навряд чи буде широко застосовуватися для терапії звичайної нерезистентної до медикаментозного лікування артеріальної гіпертензії. Інвазивне лікування і до проведення цього дослідження широко використовувалося за показаннями при лікуванні захворювань, що проявляються вторинними гіпертензіями, та симптоматичних компонентів гіпертонічної хвороби. Наприклад, воно використовується при лікуванні патологічної звивистості артерій (кінкінгу та койлінгу), яка може бути вродженою, виникати при поєднанні атеросклерозу та артеріальної гіпертензії, бути наслідком артеріальної гіпертензії та сприяти її посиленню та прогресуванню.
Найчастіше локалізується у внутрішній сонній артерії, зазвичай – перед входом у череп. Крім того, можуть уражатися хребетні, підключичні артерії та брахіоцефальний стовбур. В артеріях нижніх кінцівок цей вид порушення кровообігу трапляється значно рідше і має менше клінічне значення, ніж у брахіоцефальних судинах. Інвазивне лікування при патологічній звивистості, яка може зустрічатися у майже третини людей і не завжди є причиною артеріальної гіпертензії, полягає в резекції ураженого сегмента з наступним прямим анастомозом кінець в кінець [44] .
Нейромедіатори, здатні впливати на артеріальний тиск [ред. редагувати код ]
- Адреналін
- Норадреналін (вазоконстриктор-судинозвужувач)
- Ацетилхолін
- Ангіотензин (вазоконстриктор-судинозвужувач)
- Альдостерон (утримує натрій та рідину)
також [ред. | редагувати код ]
Коментарі [ред. редагувати код ]
- ↑ У нормативних словниках російської мови для слова «гіпертензія» зазначено наголос на останній склад [3] , проте в енциклопедичній літературі наголос систематично ставиться на передостанній склад: «гіпертензія» [4] [5] [6] .
Примітки [ред. редагувати код ]
- ↑ 12Disease Ontology (англ.) – 2016.
- ↑ 12 Monarch Disease Ontology release 2018-06-29sonu – 2018-06-29 – 2018.
- ↑Перевірка слова (рус.) . Грамота.ру. Дата звернення: 16 травня 2022 року.Архівовано 16 травня 2022 року.
- ↑Шхвацабая та ін., 1977.
- ↑ Гіпертензія // Популярна медична енциклопедія(рус.) / Гол. ред. Б. В. Петровський. – 2-ге вид., перероб. та дод. – М.: Радянська енциклопедія, 1987. – С. 129. – 704 с.
- ↑Гіпертензія// Велика російська енциклопедія [Електронний ресурс]. – 2016.
- ↑Встановлено зв'язок гіпертонії з генетичною схильністю до неї(неопр.) . Дата звернення: 12 вересня 2011 року.Архівовано 11 листопада 2011 року.
- ↑ 12Вступне слово Генерального директора на прес-брифінгу COVID-19 – 16 жовтня 2020 р. : [ арх. 5 листопада 2020 ] = WHO Director-General's opening remarks at the media briefing on COVID-19 : [пров. з англ. ] // Всесвітня організація охорони здоров'я. – 2020. – 16 жовтня.
- ↑ Постнов Ю. В., Орлов С. Н. Первинна гіпертензія як патологія клітинних мембран. – М.: Медицина, 1987.
- ↑Різниця в кров'яному тиску на руках – ознака судинного захворюванняАрхівовано 23 жовтня 2014 року.
- ↑Thomas Unger, Claudio Borghi, Fadi Charchar, Nadia A. Khan, Neil R. Poulter.2020 International Society of Hypertension Global Hypertension Practice Guidelines // Hypertension. – 2020-06-01. – Т. 75, вип. 6 . – С. 1334-1357. – doi: 10.1161/HYPERTENSIONAHA.120.15026. Архівовано 19 листопада 2021 року.
- ↑ 123Іванова О. М. Регуляція артеріального тиску та гіпертонічна хвороба у хворих на ішемічну хворобу серця. Вісник нових медичних технологій. – 2003 – т. 10, № 3 – С. 70-75
- ↑Те, чого ви не знали про артеріальний тиск Наприклад, середньостатистичний москвич споживає 16,1 г солі на добу, що у 3,5 рази перевищує безпечну норму.(неопр.)Дата звернення: 9 липня 2015 року.Архівовано 9 липня 2015 року.
- ↑ Jilin Cheng, Qingen Ke, Zhuang Jin, Haibin Wang, Olivier Kocher, James P. Morgan, Jielin Zhang, і Clyde S. Crumpacker, Klaus Früh. Cytomegalovirus Infection Causes an Increase of Arterial Blood Pressure. PLoS Pathog. 2009 р. May; 5(5): e1000427.
- ↑ Na Tang, Jia-wei Li, Yong-min Liu, Hua Zhong, La-mei Wang, Feng-mei Deng, Yuan-yuan Qu, Jing Hui, Jiang Cheng, Bin Tang, Gang Huang, Shu-xia Guo, Xin -zhi Li, Li-li Wei, і Fang He. Human Cytomegalovirus Infection Associated with Essential Hypertension in Kazakh and Han Chinese Populations Med Sci Monit. 2014; 20: 2508-2519.
- ↑Сиркін А. Л., Медведєв Ст Е., Копилов Ф. Ю., Вісуров С. А. Вплив патохарактерологічних розладів протягом гіпертонічної хвороби. – Журнал Лікар. – М., 2007. – Т. № 4. – С. 10-12.
- ↑Посохов, І. М.Ізольована систолічна гіпертензія молодих (18-40-річних)(неопр.) . – Електронний ресурс. Лекція.Дата звернення: 16 квітня 2020 року.Архівовано 7 серпня 2020 року.
- ↑Taylor RS, Ashton KE, Moxham T, Hooper L, Ebrahim S. Знижений гігієнічний salt для того, щоб запобігти cardiovascular disease. Cochrane Database of Systematic Reviews 2011, Issue 7. Art. No.: CD009217. DOI: 10.1002/14651858.CD009217(неопр.) . Дата звернення: 3 березня 2012 року.Архівовано 28 лютого 2012 року.
- ↑ 12[1] Архівна копія від 21 травня 2010 року на Wayback Machine Сучасне лікування артеріальної гіпертензії.
- ↑ Turnbull, F, Neal, B, Ninomiya, T, et al. Діяльність різних регіонів до глибокої крові pressure на великі cardiovascular events в oldder and younger adults: meta-analysis of randomised trials. BMJ 2008; 336:1121.
- ↑ Law, MR, Morris, JK, Wald, NJ.Застосування blood pressure , що становлять drogи в боротьбі з cardiovascular disease: meta-analysis 147 randomised trials в контексті expectations from prospective epidemiological studies. BMJ 2009; 338: b1665.
- ↑ Staessen, JA, Wang, JG, Thijs, L. Cardiovascular prevention and blood pressure reduction. J Hypertens 2003; 21:1055.
- ↑ Neaton, JD, Grimm, RH Jr, Prineas, RJ, et al. Treatment of Mild Hypertension Study: Final results. JAMA 1993; 270:713.
- ↑ Materson, BJ, Reda, DJ, Cushman, WC, et al. Single-drug therapy for hypertension in men. a comparison of six antihypertensive agents with placebo (correction – N Engl J Med 1994; 330:1689). N Engl J Med 1993; 328:914.
- ↑ Jamerson, K, Weber, MA, Bakris, GL, et al. Benazepril plus amlodipine або hydrochlorothiazide для hypertension в high-risk пацієнтів. N Engl J Med 2008; 359:2417.
- ↑ Lacourciere, Y, Poirier, L, Lefebvre, J, et al. Antihypertensive ефекти з amlodipine і hydrochlorothiazide у хворих пацієнтів з ambulatory hypertension. Am J Hypertens 1995; 8:1154.
- ↑ Materson, BJ, Reda, DJ, Preston, RA, et al. Response to a second single antihypertensive agent used as monotherapy for hypertension after failure of initial drug. Arch Intern Med 1995; 155:1757.
- ↑ Dickerson, JEC, Hingorani, AD, Ashby, MJ, et al. Optimisation of antihypertensive treatment by crossover rotation of four major classes. Lancet 1999; 353:2008.
- ↑ 12Радченко О. Д., ННЦ "Інститут кардіології імені академіка М. Д. Стражеска" НАМН України, м. Київ. «Старі» та «нові» інгібітори АПФ: чи псує старий кінь борозну? Артеріальна гіпертензія. Огляд 2(16) 2011
- ↑ Christopher I. Li, Janet R. Daling, Mei-Tzu C. Tang; Kara L. Haugen; Peggy L. Porter; Kathleen E. Malone Use of Antihypertensive Medications and Breast Cancer Risk Among Women Aged 55 to 74 Years. JAMA (Journal of American Medical Association). Internal Medicine August 05, 2013
- ↑ van Vark LC, Bertrand M, Akkerhuis KM, et al.Ангіотензин-конвертуючий enzym inhibitors зменшує mortality в hypertension: meta-analysis randomized клінічними тріалами ренін-angiotensin-aldosterone system inhibitors involving 158 998 пацієнтів. Eur Heart J. 2012 Apr 17
- ↑ Luno; Praga, M; De Vinuesa, SG (2005). "The reno-protective effect of the dual blockade of the renin angiotensin system (RAS)". Current pharmaceutical design 11 (10): 1291-300. DOI:10.2174/1381612053507413. PMID 15853685
- ↑ Yang; Ohta, K; Shimizu, M; Nakai, A; Kasahara, Y; Yachie, A; Koizumi, S (2005). «Треатменти з низькою дозою angiotensin-конвертуючий enzym inhibitor (ACEI) plus angiotensin II receptor blocker (ARB) в pediatric patients with IgA nephropathy». Clinical nephrology 64 (1): 35-40. PMID 16047643
- ↑Lisinopril brain atrophy, pituitary cyst, нещасний drug, memory loss, 10 mon(неопр.) . Дата звернення: 13 вересня 2012 року.Архівовано 25 березня 2013 року.
- ↑Lisinopril dangerous drug, energy level, norvasc, joint pain, joints — Lisino(неопр.) . Дата звернення: 13 вересня 2012 року.Архівовано 13 квітня 2012 року.
- ↑Lisinopril Liver Damage – Lisinopril Lawsuit, Lisinopril Side Effects(неопр.) . Дата звернення: 13 вересня 2012 року.Архівовано 27 січня 2013 року.
- ↑The ONTARGET Investigators. Telmisartan, Ramipril, або Both in Patients в High Risk for Vascular Events Архівна копія від 3 липня 2018 року на Wayback Machine. N Engl J Med 2008; 358:1547-1559 April 10, 2008
- ↑ White CM, Greene L. Сумар з AHRQ's comparative effectiveness review of angiotensin-converting enzyme inhibitors or angiotensin II receptor blockers added to standard medical therapy for treating stable ischemic heart disease. J Manag Care Pharm. 2011 Jun;17(5 Suppl):S1-15.
- ↑ Heran B.S., Musini V.M., Bassett K. et al. (2012) Angiotensin receptor blockers for heart failure. Cochrane Database Syst. Rev., 4: CD003040.
- ↑ Associations of anti-hypertensive treatments with Alzheimer's disease, vascular dementia, and other dementias: case control study J Alzheim Dis 2011; 26: 699-708
- ↑ Нові російські рекомендації щодо АГ: пріоритет комбінованої терапії. Російське медичне товариство з артеріальної гіпертонії. Секція доказової гіпертензіології. Інформаційний лист. Лікувальна справа. Видання РНІМУ № 3, 2011
- ↑Про інвазивне лікування резистентної артеріальної гіпертензії: коментар експерта(недоступне посилання)
- ↑ Renal Denervation in Moderate to Severe CKD. Dagmara Hering, Felix Mahfoud, Antoni S. Walton, Henry Krum, Gavin W. Lambert, Elisabeth A. Lambert, Paul A. Sobotka, Michael Böhm, Bodo Cremers, Murray D. Esler та Markus P. Schlaich. Journal of American Nephrology Association May 2012 року.
- ↑Родін Ю. В. Дослідження потоків крові при патологічній S-подібній звивистості сонних артерій//Міжнародний неврологічний журнал. 4(8) 2006
Література [ред. редагувати код ]
- Жолондз, М. Я. Новий погляд на гіпертонію: Причини та лікування. – М.: Пітер, 2011. – С. 192. – ISBN 978-5-49807-882-3.
- Рубін А. Л. Гіпертонія для чайників = High Blood Pressure For Dummies. – М.: "Діалектика", 2007. – С. 496. – ISBN 0-7645-5424-7.
- Фадєєв П. А. Гіпертонія. Хвороба підвищеного артеріального тиску. – М.: ЕКСМО, 2014. – с. 432.
- Шулутко Б. І., Макаренко С. В. Стандарти діагностики та лікування внутрішніх хвороб. 3-тє вид. – СПб.: Елбі-СПБ, 2005.
- Шхвацабая І. К., Богословський Ст А., Ратнер H. А., Сучков Ст Ст; Князєв М. Д. (Хір.), Студенікін М. Я. (пед.). Гіпертензія артеріальна / / Велика медична енциклопедія: в 30 т / гл. ред. Б. В. Петровський. – 3-тє вид. – М.: Радянська енциклопедія, 1977. – Т. 5: Гамбузія – Гіпотіазид. – С. 444-452.- 568 с. : іл.
Посилання [ред. редагувати код ]
Артеріальна гіпертонія
Артеріальна гіпертонія – причини появи, при яких захворюваннях виникає, діагностика та способи лікування.
Згідно зі світовою статистикою, хвороби серцево-судинної системи стоять на першому місці серед усіх причин смертності населення.
Артеріальна гіпертонія – одне з найпоширеніших захворювань системи кровообігу, який також є фактором розвитку інших захворювань серця та судин, таких як ішемічна хвороба серця, хронічна серцева недостатність, геморагічний та ішемічний інсульт.
Артеріальна гіпертонія – це стійке підвищення систолічного (верхнього) артеріального тиску вище 140 мм рт. ст. та/або діастолічного (нижнього) вище 90 мм рт. ст. Згідно з рекомендаціями Європейського товариства з артеріальної гіпертонії та Європейського товариства кардіологів, для домашнього вимірювання тиску прийнято критерій артеріальної гіпертонії від 135/85 мм рт. ст. і вище.
До основних симптомів, що супроводжують підвищення артеріального тиску, відносяться головний біль, нудота, шум у вухах, серцебиття, зниження гостроти зору, дратівливість, пітливість.
Іноді підвищення артеріального тиску може відбуватися безсимптомно. І тут потрібен контроль артеріального тиску.
Перш ніж говорити про підвищений артеріальний тиск (АТ), слід зрозуміти, яким має бути тиск у нормі. Для кожної людини значення артеріального тиску є індивідуальними. Проте є загальноприйнята класифікація величини АТ.
- Оптимальний, де систолічний АТ менше 120 мм рт. ст., а діастолічний АТ менше 80 мм рт. ст.
- Нормальне, де верхні значення АТ перебувають у проміжку від 120 до 129 та нижні значення від 80 до 84 мм рт. ст.
- Висока нормальна, де верхні значення АТ перебувають у проміжку від 130 до 139 мм рт. ст. та нижні у проміжку від 85 до 89 мм рт. ст.
Артеріальна гіпертонія поділяється за ступенями залежно від максимальних значень, одержаних при вимірюванні тиску.
Окремо виділяють ізольовану артеріальну гіпертонію, коли підвищується лише систолічний артеріальний тиск більше 140 мм рт. ст, а діастолічне залишається у межах нормальних значень.
Вважається, що більшість пацієнтів з високим тиском страждають первинної артеріальною гіпертонією, розвиток якої не можна пов'язати із конкретними причинами. Це так звана есенціальна артеріальна гіпертонія, яка найчастіше виникає у вікових пацієнтів.
В інших випадках, коли виявлено певну причину підвищення тиску, мають на увазі вторинну артеріальну гіпертонію.
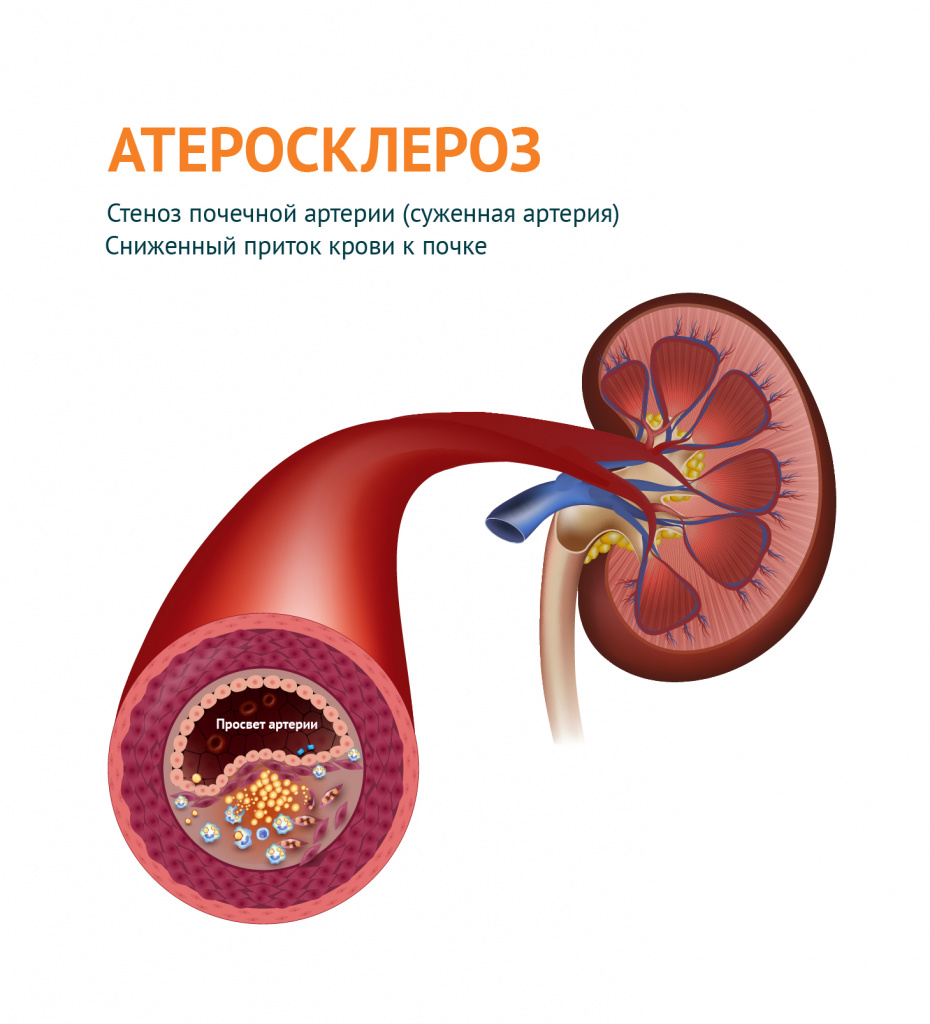
- Захворювання нирок та судин нирок. Ці патології ведуть до зниження інтенсивності кровотоку у нирках і, як наслідок, до виділення нирками речовин, що сприяють підвищенню артеріального тиску та компенсації порушеного ниркового кровотоку. Хронічна хвороба нирок, хронічний гломерулонефрит, сечокам'яна хвороба – це захворювання може призвести до розвитку артеріальної гіпертонії. Серед захворювань судин нирок найчастіше відзначається звуження (стеноз) ниркових артерій, що може бути вродженою патологією або виникнути при атеросклерозі у зрілому віці.
- Різні ендокринні захворювання призводять до розвитку артеріальної гіпертонії та інших супутніх симптомів.Наприклад, при тиреотоксикозі посилюється вироблення гормонів щитовидної залози, що супроводжується появою зоба (збільшенням самої залози), підйомом артеріального тиску систоли, серцебиттям, підвищеною збудливістю і зниженням маси тіла.
При гіпотиреозі продукція гормонів щитовидної залози знижується. Патології супроводжується ендотеліальною дисфункцією та порушенням розслаблення гладком'язових клітин судин, що призводить до зростання периферичного опору судин. Це сприяє підвищенню артеріального тиску. Для таких пацієнтів характерно збільшення діастолічного артеріального тиску, уповільнення пульсу, слабкість та швидка стомлюваність.
При феохромоцитомі (пухлини надниркових залоз) підвищується виділення в кров катехоламінів (адреналіну, норадреналіну), що веде до різких стрибків артеріального тиску до дуже високих значень.
Слід пам'ятати про фактори, що сприяють розвитку артеріальної гіпертонії: спадкова схильність, тривала нервова перенапруга, часті стресові ситуації, надлишкові фізичні навантаження, куріння, зловживання алкоголем та кавою, споживання великої кількості солі та жирної їжі.
Артеріальна гіпертонія поділяється за ступенями залежно від максимальних значень, одержаних при вимірюванні тиску.
- Атеросклероз, зокрема ниркових артерій.
- Поразка ниркових судин (тромбоз, емболія, стеноз, здавлення ниркових судин пухлиною чи органом).
- Хронічний пієлонефрит.
- Хронічний гломерулонефрит.
- Хронічна хвороба нирок.
- Захворювання щитовидної залози (гіпо- та гіпертиреоз).
- Хвороба та синдром Іценка-Кушинга.
- Феохромоцитома.
- Первинний гіперальдостеронізм.
- Метаболічний синдром.
- Коарктація аорти.
- Прееклампсія.
Для виявлення причин підвищення тиску спочатку слід звернутися до терапевта. Лікар проведе огляд та призначить необхідний обсяг обстежень та консультації фахівців. Серед них можуть бути:
Насамперед необхідний самостійний контроль АТ у домашніх умовах із веденням щоденника, де слід фіксувати всі вимірювання тиску за часом, прийом лікарських засобів та епізоди стресу, які могли б спровокувати підйом АТ.
B03.016.003 (Номенклатура МОЗ РФ, Наказ №804н) Синоніми: Загальний аналіз крові, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Короткий опис іс.